Snabbversion
- MR (magnetkamera) ger detaljerade bilder av bland annat hjärna, ryggrad, leder och organ.
- Undersökningen används ofta vid oklara eller långvariga symtom.
- Rätt val av MR (område och metod) är avgörande för att hitta orsaken.
- MR kan upptäcka många tillstånd, men måste alltid tolkas tillsammans med symtom och andra tester.
- Utredningen börjar ofta med läkarbedömning och blodprover – MR är ett steg i processen, inte alltid det första.
Har du symtom som inte går över eller som är svåra att förklara? Då kan en MR-undersökning vara nästa steg. Men det är inte bara att “göra en MR” – vilken undersökning som väljs påverkar vad man kan upptäcka och hur snabbt man kan komma fram till en diagnos.
Från symtom till diagnos med MR – vilka tillstånd kan upptäckas och vilken MR-undersökning ska väljas?
MR står för magnetisk resonanstomografi. Tekniken använder ett starkt magnetfält och radiovågor för att skapa tvärsnittsbilder av kroppen. Det gör MR särskilt bra för att bedöma mjuka vävnader – till exempel hjärna, ryggmärg, diskar, ligament, brosk, muskler och flera bukorgan. En viktig fördel är att undersökningen inte använder röntgenstrålning.
Det betyder däremot inte att MR alltid är “bästa” första valet. I modern vård väljs bilddiagnostik utifrån symtom, risknivå och klinisk frågeställning. Evidensbaserade riktlinjer från radiologiska expertorgan betonar att rätt bilddiagnostik ska göras vid rätt tidpunkt och att valet måste anpassas till patientens situation.
När är MR särskilt värdefullt – och vilka tillstånd kan upptäckas?
MR är ofta mycket användbar när läkaren behöver se detaljer i vävnader som inte syns lika bra med vanlig röntgen. Exempel på tillstånd där MR ofta spelar en viktig roll är:
-
Hjärna och nervsystem
- stroke i vissa skeden
- inflammatoriska sjukdomar som MS
- hjärntumörer
- förändringar i hypofys eller hörselnerv
- påverkan på ryggmärg eller nervrötter
-
Rygg och ryggrad
- diskbråck
- spinal stenos, alltså förträngning i ryggkanalen
- nervpåverkan
- misstänkt inflammation, tumör eller påverkan på ryggmärgen
-
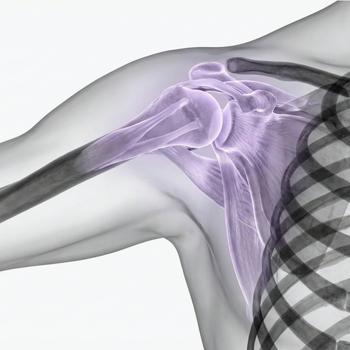
Leder och muskler
- meniskskador
- korsbandsskador
- brosk- och ledbandsskador
- muskel- och senskador
- skelettnära inflammation eller stressreaktioner
-
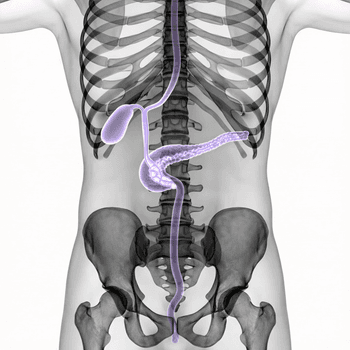
Buk och bäcken
- leverförändringar
- sjukdomar i gallvägar och bukspottkörtel
- inflammatoriska tarmsjukdomar i vissa situationer
- gynekologiska frågeställningar
- prostatadiagnostik hos utvalda patienter
-
Bröst
- tilläggsundersökning vid hög risk för bröstcancer eller i utvalda diagnostiska situationer, ofta tillsammans med mammografi och ultraljud – inte i stället för dem.
En vanlig patientfråga är: “Kan MR upptäcka cancer?” Svaret är att MR kan visa förändringar som talar för tumörsjukdom och hjälpa till att kartlägga utbredning, men bilden måste alltid tolkas tillsammans med symtom, blodprover, annan bilddiagnostik och ibland vävnadsprov. MR ställer alltså inte alltid diagnosen ensam.
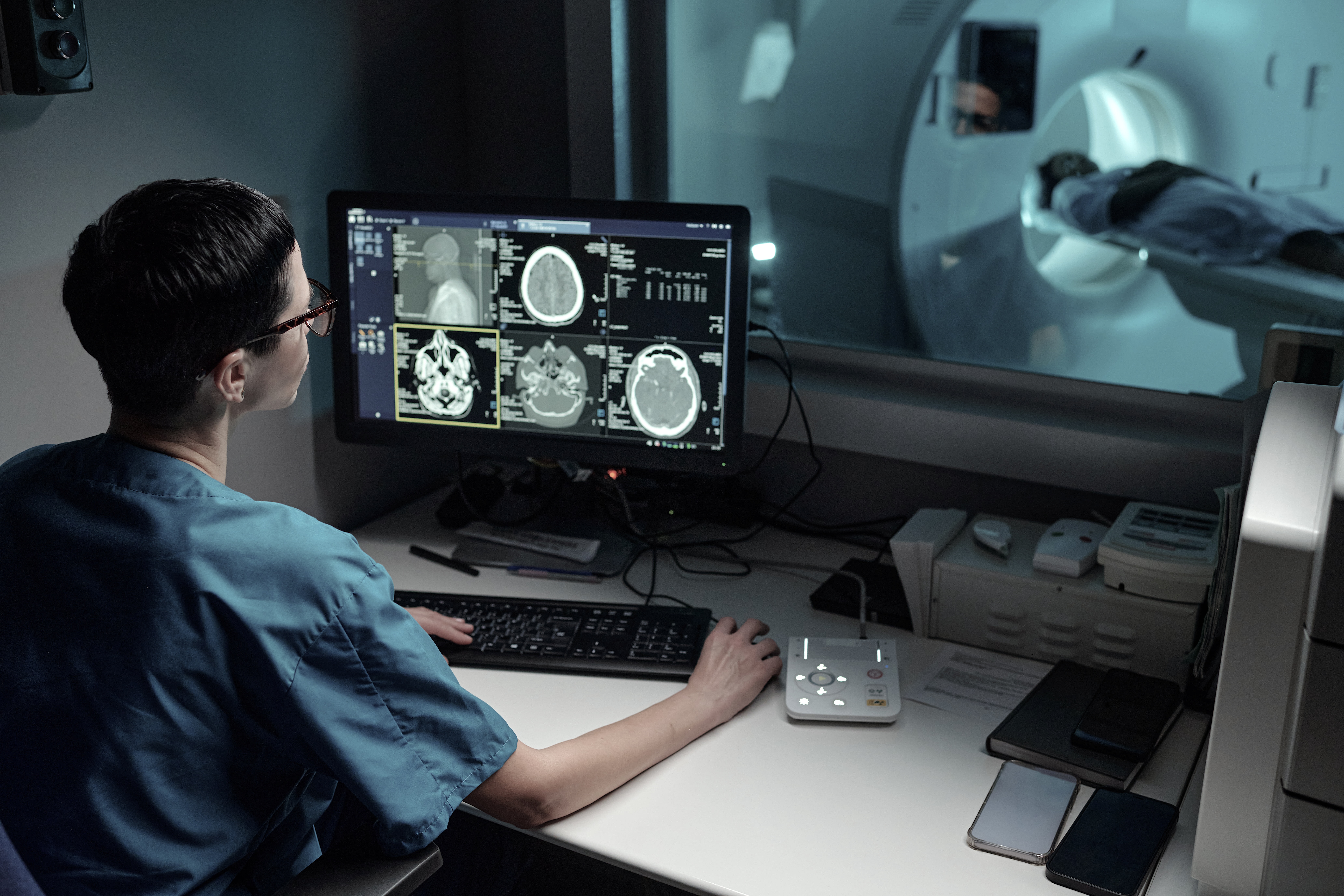
Radiolog analyserar hjärnbilder från en magnetkameraundersökning (MR) medan patienten ligger i skannern – en viktig del i diagnostik av neurologiska tillstånd.
Vilken MR-undersökning ska väljas utifrån symtom?
Det viktigaste är inte bara att beställa “en MR”, utan att välja rätt område och rätt protokoll. Samma metod kan användas på olika sätt beroende på frågan man vill besvara.
Vid neurologiska symtom
MR hjärna väljs ofta vid misstanke om exempelvis MS, tumör, vissa inflammatoriska tillstånd eller andra neurologiska avvikelser. Vid ryggsymtom med utstrålning, känselnedsättning eller muskelsvaghet kan i stället MR ländrygg, MR halsrygg, eller MR bröstrygg vara rätt undersökning, beroende på var nervpåverkan misstänks sitta. Vid allvarliga alarmsymtom som ny blåsrubbning, tarmdysfunktion eller domningar i underlivet tillsammans med svår ryggsmärta krävs snabb bedömning för misstänkt cauda equina-syndrom, där akut utredning inklusive bilddiagnostik kan bli nödvändig.
Vid långvarig ryggsmärta
Alla med ont i ryggen behöver inte MR. Vid ospecifik ländryggssmärta utan neurologiska bortfall eller varningssignaler är MR ofta inte förstahandsval. Men om smärtan kombineras med utstrålning, domningar, svaghet eller misstanke om allvarligare bakomliggande sjukdom blir MR betydligt mer relevant.
Vid knä- eller axelbesvär
MR knä används ofta när man misstänker meniskskada, korsbandsskada eller broskskada. MR axel kan vara värdefull vid misstanke om skada i rotatorcuffen, labrum eller andra mjukdelsstrukturer. I vissa fall används MR-artrografi, där kontrast förs in i leden för att bättre visa små skador, exempelvis i labrum.
Vid buksymtom
Vid gulsot, oklara leverprover eller misstanke om stopp i gallvägarna kan MRCP vara rätt metod. MRCP är en särskild MR-undersökning som visar lever, gallblåsa, gallvägar, bukspottkörtel och bukspottkörtelgång. Den kan i vissa situationer ge information som liknar en mer invasiv undersökning, men utan samma ingreppsrelaterade risker.
Vid prostatabesvär eller förhöjt PSA
Multiparametrisk MR prostata används idag ofta som del i utredningen vid misstanke om prostatacancer. Syftet är att bättre lokalisera misstänkta områden och avgöra om biopsi behövs och var den i så fall bör tas.
Vid hög risk för bröstcancer
MR bröst används framför allt som komplement hos personer med hög risk, till exempel stark ärftlighet eller annan tydligt förhöjd riskprofil. Den används inte generellt som första screeningmetod för alla.
När behövs kontrastmedel?
Många undrar om MR med kontrast är farligt. Ofta görs MR utan kontrast, men ibland behövs ett gadoliniumbaserat kontrastmedel för att tydligare skilja mellan frisk och sjuk vävnad, till exempel vid frågeställningar om inflammation, tumör eller kärlrikedom. Om kontrast ska ges görs en individuell bedömning. Njurfunktion, tidigare reaktioner och graviditet kan påverka valet. Europeiska riktlinjer från ESUR uppdateras löpande och omfattar bland annat njurrelaterade risker, användning under graviditet och amning samt gadoliniumretention.
För de allra flesta är MR en säker undersökning. Men säkerheten bygger på att vården får korrekt information i förväg. Starka magnetfält innebär att vissa implantat eller metallföremål kan vara olämpliga eller kräva särskild kontroll. exempel här är:
- pacemaker eller defibrillator
- cochleaimplantat
- vissa äldre kärlclips
- metallsplitter, särskilt i ögat
- andra elektroniska eller magnetkänsliga implantat.
En annan vanlig fråga är: “Jag har klaustrofobi – kan jag ändå göra MR?” Ja, ofta går det. Det hjälper att veta hur undersökningen går till, och ibland kan lugnande läkemedel användas. Vissa patienter kan också behöva sedering eller, mer sällan, narkos.
Vanliga missförstånd vid magnetröntgen– det här är viktigt att känna till
MR hittar inte alltid orsaken till symtom
En normal MR utesluter inte alla sjukdomar. Vissa besvär beror på funktionella störningar, tidiga sjukdomsförändringar eller tillstånd som syns bättre med annan metod eller i blodprover.
Fynd på MR är inte alltid farliga
MR är mycket känslig och kan upptäcka så kallade incidentella fynd – alltså förändringar som finns där men inte orsakar några symtom. Därför måste svaret alltid tolkas i sitt sammanhang.
Mer bilddiagnostik är inte alltid bättre
Om undersökningen görs för tidigt, på fel indikation eller i fel anatomiskt område riskerar man både onödig oro och fynd som inte hjälper patienten vidare. Evidensbaserade riktlinjer finns just för att minska onödiga undersökningar och förbättra träffsäkerheten.
MR ersätter inte klinisk bedömning
Den bästa diagnostiken uppstår när symtom, läkarundersökning, laboratorieprover och bilddiagnostik vägs samman. Exempelvis kan yrsel, huvudvärk, buksmärta eller trötthet bero på allt från godartade till allvarliga tillstånd – och ibland är blodprov ett lika viktigt första steg som bilddiagnostik.
När bör man söka vård – och hur hänger MR ihop med provtagning?
Du bör söka vård om du har symtom som:
- tilltar eller inte går över
- påverkar funktion, sömn eller arbetsförmåga
- kombineras med neurologiska bortfall, exempelvis domningar eller svaghet.
- följs av oförklarlig viktnedgång, feber eller nattlig smärta.
- ger misstanke om gallvägsstopp, till exempel gulsot.
- väcker oro för allvarlig bakomliggande sjukdom.
För många patienter börjar sällan utredningen med MR, utan med anamnes, läkarbedömning och laboratorieprover. Blodprover kan ge viktiga ledtrådar om inflammation, blodbrist, leverpåverkan, njurfunktion, ämnesomsättning eller hormonella avvikelser.
Om du har återkommande besvär och undrar om vidare utredning behövs, är det klokt att börja med det som är mest grundläggande - att ta reda på hur dina värden faktiskt ser ut. Om du har frågor eller önska prata med en läkare innan så är du alltid välkommen att ringa oss, vid akuta besvär ska du dock alltid söka akutvård.